その指示、なんとなくで済ませてない?
新人の頃は、言われた通りに酸素をつけていればよかった。 でも3〜5年目になると、後輩から「この患者さん、なんでカニュラじゃなくてマスクの指示なんですか?」なんて聞かれることも……。
「今さら基礎から聞き直すのも気が引ける。でも、なんとなくで済ませるのも違う。」 この記事は、そんなあなたのための「酸素療法を説明できる形”に整理する」ガイドです。
 みなみ
みなみSpO2は100%を目指さないのがコツだよ!
現場で役立つ視点をお伝えします!
酸素療法の目指すところ
目的: 動脈血の酸素化 患者の呼吸苦の改善
指標: SpO2 90%以上
注意: 決して100%を目指さないこと。
理由: 必要以上の多量な酸素は、CO2ナルコーシスを誘発する危険がある。
酸素療法の目的は、吸入酸素濃度を高めることで、動脈血の酸素化を改善することであり、患者の苦痛を改善することです。



血ガスなどで評価することが理想。
だけど現実はサチュレーションしかない事多いよね。
酸素化の指標の一つであるSPO2の目安は90%以上であり、けして100%を目指すものではありません。
必要以上の多量な酸素は、COPDなどの慢性呼吸器疾患などではCO2ナルコーシスを誘発する危険性があります。
血ガスや酸塩基平衡を簡単に見る方法はこちら


Co2ナルコーシスについて詳しく知りたい方はこちら


低流量システムと高流量システム、決定的な違い
臨床工学技士として、多くの新人看護師さんが迷うポイントをまとめました。
| 特徴 | 低流量(カニュラ・マスクなど) | 高流量(ベンチュリー・ネーザルハイフローなど) |
| FiO2(濃度) | 変動する(呼吸状態で変わる) | 一定に保てる |
| ガス流量 | 患者の吸気量より少ない | 患者の吸気量より多い |
| 主なメリット | 簡便、食事や会話が可能 | 正確な酸素投与、加湿が優秀 |
| 主なデメリット | 意図しない高濃度の酸素投与 | 装置が大型、コストがかかる |
各デバイスのポイント:CEならここを見る!
| デバイス | 推奨流量 (Flow) | FiO2の目安 | 現場での注意点・根拠 |
| 鼻カニューレ | 1〜5 L/min | 24〜40% | 5Lを超えると鼻腔粘膜が乾燥し痛みが出る |
| 簡易マスク | 5〜8 L/min | 40〜60% | 5L/min未満はCO2再呼吸のリスクで禁忌! |
| リザーバーマスク | 6(10)〜15 L/min | 60〜90% | バッグが常に膨らむ流量を維持すること |
| ネーザルハイフロー | 30〜60 L/min | 21〜100% | 患者の吸気流量に勝つ(30L以上)のが基本 |
① 経鼻カニュラ(鼻カニュラ)
- 流量目安: 1〜6 L/分
- 特徴: 食事や会話が可能で、行動の制限が少ないことが最大の利点。
- CEの視点: 6Lを超えると鼻粘膜の乾燥や痛みが出るため、それ以上が必要ならマスクへの変更を医師に提案しましょう。また、**「口呼吸」**の患者さんでは設定通りの濃度がいかない点に注意です!
② 酸素マスク(簡易マスク)
- 流量目安: 5 L/分以上(ここ重要!)
- 特徴:マスク内に送気される100%酸素と、マスク内に残留する呼気+周りの空気も一緒に吸入することでFiO2が決まります。
- CEの視点: 5L未満で使うと、マスク内に自分の吐いた息(CO2)が溜まり、それをまた吸ってしまう**「再呼吸」**が起きます。少ない流量で使用すると、逆に危険なこともあるんです。二酸化炭素を洗い流す(フラッシュする)ために5L/分以上の流量が必要です。
③ リザーバー付き酸素マスク
- 流量目安: 一般的には10〜15 L/分(リザーバーバッグが萎まない程度に設定!)
- FiO2目安: 0.6〜0.9(60〜90%)
- 特徴: マスクの下に「酸素を溜める袋(リザーバー)」がついているタイプです。簡易マスクよりもずっと高い濃度の酸素を吸ってもらうことができます。
- CEの視点:バッグの「膨らみ」が命!このデバイスで一番大事なのは、**「患者さんが息を吸った時に、バッグがペチャンコにならないこと」**です。もしバッグが萎んでしまうなら、それは「患者さんの吸いたい量」に対して「供給されている酸素」が足りていない証拠。流量を増やすか、それでも酸素化が保てない場合は高流量システム(ネーザルハイフローなど)へのステップアップを検討するタイミングです。
リザーバーマスクについて詳しくはこちら


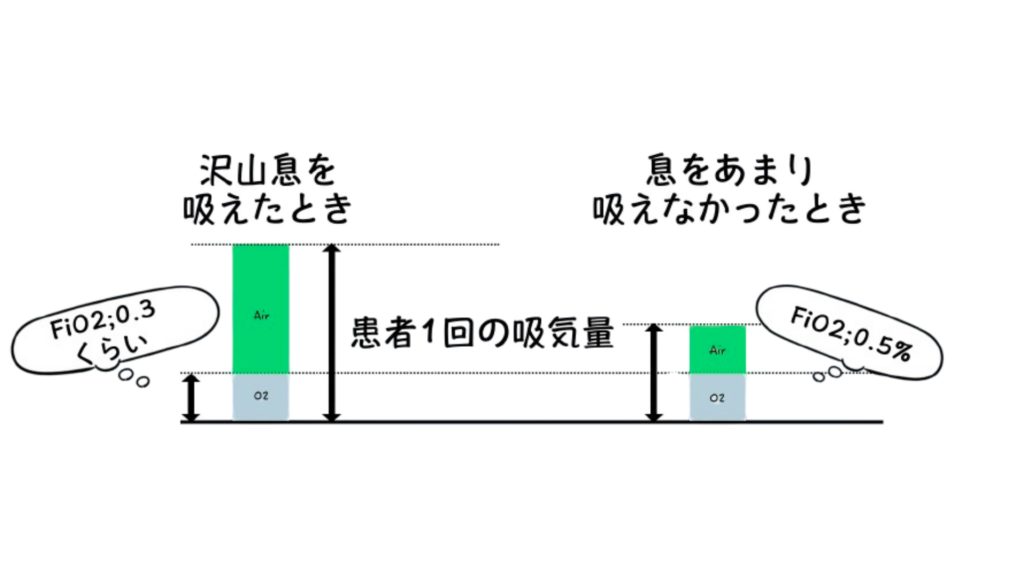

なぜ「低流量システム」はFiO2(吸入酸素濃度)が変わるの?
低流量システムは、設定した酸素と一緒に「周りの空気」も吸い込みます。
あまり吸えなかった時: 空気が混ざる量が少ないので、FiO2は上がる。
たくさん息を吸った時: 空気がたくさん混ざるので、FiO2は下がる。
結論: 患者さんの呼吸パターン次第で濃度が変わってしまうのが「低流量」の特徴です。
高流量システムで大事なのは「30L/分以上」の理由
低流量システムでは、患者が周りの空気も一緒に吸入してしまうから、呼吸状態によってFiO2は変動してしまうのが特徴でしたね?
ではFiO2を一定にするにはどうしたらいいでしょう?
答えは、患者さんの吸う量よりも多いガスを常に流し続ければいいんです。
低流量システムと高流量システムの違いは、30L/分の流量が出来るかどうかですが、この数字は単純に「たくさん流す」ための30L/分ではなく、患者の吸気量を上回るための目安です。
患者の吸気を機器からのガスで“すべて補う”と、FiO₂は安定し、評価もしやすくなります。
ここを理解していると、
- 低流量で改善しない理由
- 高流量に切り替える意味
を、根拠を持って説明できるようになります。
$$500 \text{ mL} \div 1 \text{ s} = 500 \text{ mL/s}$$
$$500 \text{ mL/s} \times 60 \text{ s} = 30,000 \text{ mL/min} = 30 \text{ L/min}$$
この計算式は高流量システムの意義を説明する上で非常に重要です。
・健常人の1回吸気量 500mL として、人間の1回あたりの吸気時間は約1秒 = 500mL/秒
これを1分間に換算すると、30,000mL(30L/分)! だから、高流量デバイスは常に30L/分以上のガスを流すことで、患者さんの呼吸状態に左右されない「一定のFiO2」を実現しているんですね。
CO2ナルコーシスを「正しく」怖がる
酸素療法で一番怖いものは何?と聞かれたら、多くのナースが「CO2ナルコーシス」と答えると思います。
でも、仕組みを理解していれば、必要以上に怖がるものではありません。
なぜ酸素を吸いすぎると意識がなくなるの?
通常、私たちの体は血液中の二酸化炭素(CO2)の上昇をセンサーが感知し、「呼吸をしなさい」という指令を出しています。
しかし、COPDなどの慢性呼吸器疾患がある患者さんでは、慢性的にCO2が高い状態に体が慣れてしまっていることがあります。
その結果、
「CO2が増えた」という刺激に反応しにくくなり、「酸素が足りない(低酸素刺激)」が呼吸を維持する重要な要素になる場合があります。
ここに、高濃度の酸素を一気に投与すると、
- 呼吸のドライブが弱くなる(呼吸中枢からの「息をしろ!」と言う指令)
- 肺での換気と血流のバランスが崩れる
- CO2が体外に排出されにくくなる
といった変化が重なり、血中のCO2がさらに上昇してしまいます。
このCO2は、中枢神経抑制作用(麻酔に似た作用)を持つため、意識障害、いわゆるCO2ナルコーシスを引き起こします。
たとえSpO2が98%あっても、呼吸状態によってはCO2は溜まっている可能性があるということです。
CO2ナルコーシスについて、詳しい機序や注意点はこちらの記事に書いてます。


これだけは見逃さないで!初期症状のサイン
「医師の指示通りだから」と安心せず、酸素投与を開始・変更した後は、以下のサインがないか必ず確認してください。
- なんだかウトウトしている(傾眠傾向)
- 呼びかけへの反応が鈍い
- 頭痛を訴えている(CO2による血管拡張)
- 手が羽ばたくように震える(羽ばたき振戦)



観察は、呼吸回数だけでなく、
胸郭の動きや呼吸の深さ、表情も確認!
なぜCO2が溜まると意識がなくなるの?」「もっと詳しいメカニズムが知りたい!」という方向けに、現在まとめ記事を執筆中です。お楽しみに!」
私たちの役割:指示を待つだけじゃない「気づき」
酸素デバイスの選択や設定は、原則として**「医師の指示」**に基づきます。
また、各施設のルールに基づいてご活用ください。
しかし、一番長く患者さんのそばにいるのは看護師さんです。 「指示通りだからOK」ではなく、
- 「経鼻カニューレで5Lだけど頻呼吸になってきたマスクに変えるべき?」
- 「マスクなのに流量が少なくて、再呼吸のリスクはないか?」
- 「耳の裏がカニュラで赤くなっていないか?」
そんな**「根拠のある違和感」**を医師に提案できれば、ケアの質は劇的に変わります。CEと一緒に、より良い呼吸管理を目指しましょう!
参考文献
- 呼吸療法認定士 認定講習会テキスト
- 日本呼吸ケア・リハビリテーション学会:酸素療法ガイドライン
- 看護roo! / ナース専科 各記事








