人工呼吸器とは?〜呼吸を“管理する”ということ〜
人工呼吸器と聞くと、
ICUの奥にある大きな機械を思い浮かべる人が多いかもしれません。
でも本質はシンプルです。
人工呼吸器とは、呼吸を管理するための装置。
自分で呼吸ができない、あるいは呼吸が破綻しそうなときに、
- 酸素を届け
- 二酸化炭素を外に出し
- 肺を守りながら換気を続ける
そのための機械です。
NPPVとの違い
「マスクか、挿管か」。 この差は単なるデバイスの違いではなく、**「呼吸の主導権を誰が握るか」**の差です。
- NPPV:患者さんの呼吸を「横から手伝う」イメージ。主導権はまだ患者さんにあります。
- 人工呼吸器(挿管):気道を確保し、呼吸を機械に「全任せ」するイメージ。
挿管するということは、患者さんの「頑張り」を一度リセットし、私たち医療側が全責任を持って呼吸を管理するフェーズに入る、ということなんです。
「呼吸を機械に任せる」段階に入るということです。
人工呼吸器でコントロールする「3つの柱」
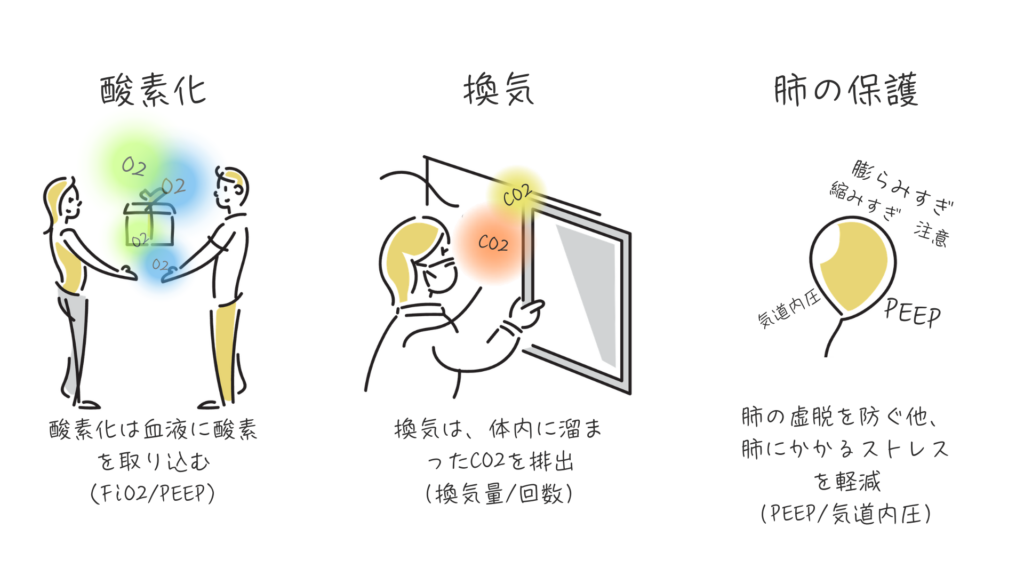
人工呼吸器は、主に以下の3要素を自由自在に操ることができます。
- 酸素化(FiO₂ / PEEP) 高濃度の酸素を、適切な圧(PEEP)で肺胞の奥まで押し込みます。
- 換気量(一回換気量 / 呼吸数) 意図した通りのCO₂排出をデザインします。
- 肺の保護(圧の管理) これが最も重要です。P-SILI(自発呼吸による肺損傷)を止めるため、肺にかかるストレスを最小限に抑え込みます。
挿管することで、人工呼吸器と肺をつなぐことにより、「酸素化」「換気」「肺保護」のすべてを、意図してコントロールできる。 これが人工呼吸器にしかできない強みです。
どんなときに「挿管」を選択するのか?
細かい基準は今後深掘りしていきますが、現場で「今すぐ挿管だ!」となるのは、「人工呼吸の4つの目的」が崩れた時です。
- 気道が守れない:意識障害(GCS低下)や嘔吐。
- 酸素化が追いつかない:HFNCやNPPVでも改善しない重い低酸素。
- 換気が維持できない:強いアシドーシス、CO₂貯留。
- 呼吸仕事量が限界:P-SILIの進行、患者さんの疲弊、ショック状態。
そして、
- ARDS
- 重症呼吸不全
こうした病態とも深く関わります。
今日はここで止めておきます。
この先は、それぞれ一つずつ地図を広げていく予定です。
人工呼吸器は“次の段階”ではない
HFNC → NPPV → 人工呼吸器。 これらは階段のようなステップアップに見えますが、本当は**「今の病態に最適なのはどれか」を選ぶ横並びの選択肢**です。
例えば、重症のARDSであれば、NPPVで粘るよりも早期に挿管して肺を休ませる方が、結果的に肺を守れる。 人工呼吸器は「最後の手段」ではなく、**「今、肺を救うための最善の戦略」**として選ばれるべきもの。
まとめ
人工呼吸器とは、呼吸を助ける機械ではなく、呼吸を管理する装置。
- 酸素を調整し
- 換気量を決め
- 肺を守る
これからモードや設定、観察ポイント、ARDSや呼吸不全との関係も解説していきます。
 みなみ
みなみまずは、「人工呼吸器は、呼吸をコントロールするための装置なんだ」
このイメージを持ってもらえたら十分です。
人工呼吸器がどんな物かイメージが持てたら、呼吸器のモードを整理しよう!





