🧭 導入|「呼吸」ではなく「循環」を治す
急性心不全で運ばれてきた患者さんにNPPVを装着する。 設定を見ると「CPAP 5〜8cmH₂O」。
「あれ? IPAP(吸気サポート)は使わないの? 苦しそうなのに?」 そう思うかもしれません。
でも、急性心不全においてCPAPが選ばれる理由は、呼吸を助けるためだけではありません。**「陽圧をかけることで、心臓のポンプ機能をサポートする」**という、循環への強力な介入が目的なのです。
① 心不全の正体:入ってきすぎ、出せなすぎ
急性心不全(特に左心不全)の心臓は、いわば**「満員電車」**の状態です。
- 前負荷(入ってくる量)の増大:心臓に血液が戻りすぎて、左室がパンパンに膨らみ、行き場を失った血液が肺に漏れ出す(肺水腫)。
- 後負荷(押し出す抵抗)の増大:血圧が高く、心臓は一生懸命力を振り絞らないと血液を送り出せない。
この「パンパンで、かつ、しんどい」心臓を、CPAPという**「外からの圧」**が救います。
② CPAPがもたらす「心不全への3つの魔法」
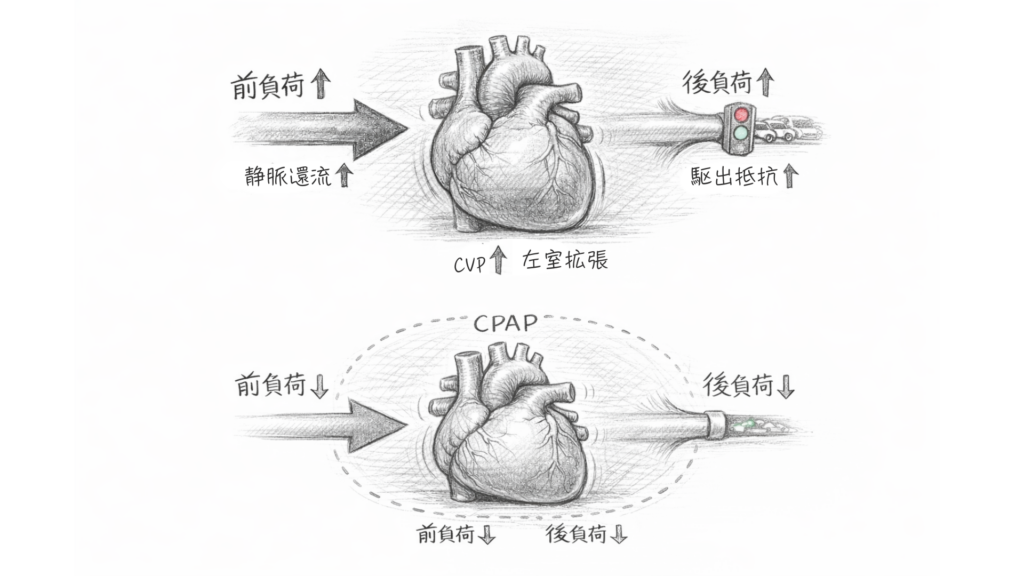
1. 前負荷を減らす(静脈還流の抑制)
胸腔内を陽圧にすると、静脈還流(抹消の静脈から心臓に戻ってくる血液量)が減少して、右室へ充満する血液量が減少する
 みなみ
みなみパンパンだった心臓への流入を制限して、心臓を『ちょうどいい大きさ』に戻してあげるイメージだね!
2. 後負荷を減らす(左室壁応力の低下)
ここが一番面白いポイントです。心臓の外側(胸腔内)を陽圧にすると、心臓の内側との圧力差が縮まります。すると、左心室の壁にかかる負担(壁応力)が減り、心臓はより少ない力で血液をスムーズに送り出せるようになります。
3. 肺水腫を「押し戻す」
肺胞にかかる持続的な圧が、漏れ出した水分を血管内へ押し戻し、虚脱した肺胞を再膨らませます。これが劇的な酸素化改善に繋がります。
③ なぜ「S/Tモード(換気補助)」ではないのか?
「もっと楽にするなら、IPAPでグイグイ押せばいいのでは?」と思うかもしれません。
確かに、CO₂が溜まっている(呼吸性アシドーシスがある)場合はS/Tモードを選択します。 しかし、単純な心不全では**「急激な圧の変化」がかえって心臓への戻りを不安定にさせる**ことがあります。
まずはCPAPで「一定の圧」をかけ続け、循環の土台を安定させること。これが心不全管理のセオリーです。
④ エビデンスと設定の目安
国内外のガイドライン(JCS 2021年改訂版 急性・慢性心不全診療ガイドラインなど)でも、急性心不全に対する初期設定として以下が推奨されています。
- 初期圧:5〜8 cmH₂O(状態により10 cmH₂Oまで検討)
- 期待できる効果: 気管挿管率の低下、呼吸困難の早期改善。
⚠️ 注意すべき観察ポイント 陽圧をかけるということは、心臓への戻りを減らすということ。つまり、「血圧が下がりすぎる」リスクがあります。
- 血圧低下(特に収縮期90mmHg以下)
- 尿量の減少(心拍出量の低下サイン) これらが出てきたら、圧が強すぎるか、心不全が悪化しているサインです!
🧠 まとめ
CPAPは、単なる「酸素を吸わせるマスク」ではありません。 **「前負荷を削り、後負荷を助け、肺胞を掃除する」**という、循環管理の強力な武器です。



『なぜCPAPなの?』と聞かれたら、『心臓負荷を軽減してるんだよ。具体的には〜』って答えられたらカッコいいよね。 呼吸を見ているようで、実はその奥の『心臓』を見守る。それがNPPV管理の醍醐味だよ!
NPPVの導入や評価についてはこちら


参考文献・ガイドライン
今回の解説にあたり、以下の信頼できる情報源を参照しました。さらに深く学びたい方は、ぜひ原文もチェックしてみてください。
国内ガイドライン
- 急性・慢性心不全診療ガイドライン(2021年改訂版) [日本循環器学会 / 日本心不全学会]👉 心不全に対する非侵襲的陽圧換気(NPPV)の推奨グレードや、CPAPの効果について詳しく記載されています。
- NPPV(非侵襲的陽圧換気)ガイドライン(改訂第2版) [日本呼吸器学会]👉 呼吸不全全般におけるNPPVの標準的な使用法とエビデンスの総本山です。
臨床教育・Webリソース
- 臨床工学技士のための呼吸管理セミナー資料(2025-2026)
- [看護roo!] NPPVの看護|設定の意味と観察ポイント
- [MSDマニュアル プロフェッショナル版] 非侵襲的陽圧換気 (NPPV)





