「とりあえずST」の理由、説明できますか?
COPD(慢性閉塞性肺疾患)の患者さんが息苦しさを訴えて運ばれてきた。 指示を見ると「NPPV導入、モードはST」。
前回、**「心不全にはCPAP(一定の圧)」**が鉄則だとお話ししました。 でも、COPDではなぜCPAPではなく、上下に圧が動くSTモードが必要なのでしょうか?
そこには、COPD特有の**「吐きたいのに、吐けない!」**という切ない病態が隠されています。
心不全に対するCPAPを使う理由が知りたいときはこちら

① COPD増悪の正体:肺の中に「段差」がある
COPDの肺は、空気は入るけれど、吐き出すのがとっても苦手「高CO₂血症(換気不全)」。 増悪期には気道がさらに狭くなり、吐ききれなかった空気が肺の中に溜まっていきます。これを「動的過膨張」「内因性PEEP(auto-PEEP)」などと呼びます。
肺の中に空気が残っている(=内因性PEEPがある)と、次の息を吸おうとした時に、まずその残っている圧に打ち勝つだけの強い力を出さないと、空気が入ってきません。
みなみの視点: 「例えるなら、『すでに膨らんだ風船』をさらに膨らませるようなもの。吸い始める瞬間に、ものすごいエネルギーが必要なんだ。これが呼吸筋をヘトヘトにさせる(呼吸筋疲労)正体だよ!」
② EPAP:吸い始めの「段差」をならす
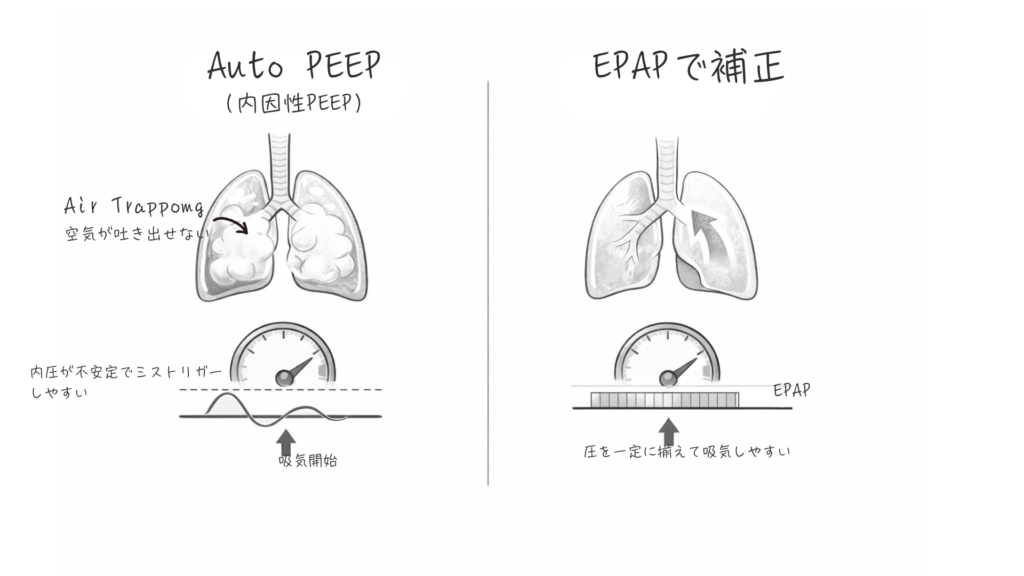
COPDでは呼気終末に内因性PEEP(auto-PEEP)が存在します。 肺の中に空気が残り、次の吸気を始めるために余分な力が必要です。
外からEPAPをかけてあげることで、肺の中の残った圧(内因性PEEP)と圧を揃えてあげます。
- 役割:内因性PEEPを打ち消し、吸気トリガー(吸い始める合図)をかかりやすくする。
- メリット:呼吸筋の「無駄な頑張り」を減らし、機械とのタイミング(同調性)を合わせる。
③ IPAP:CO₂を追い出す「加速装置」
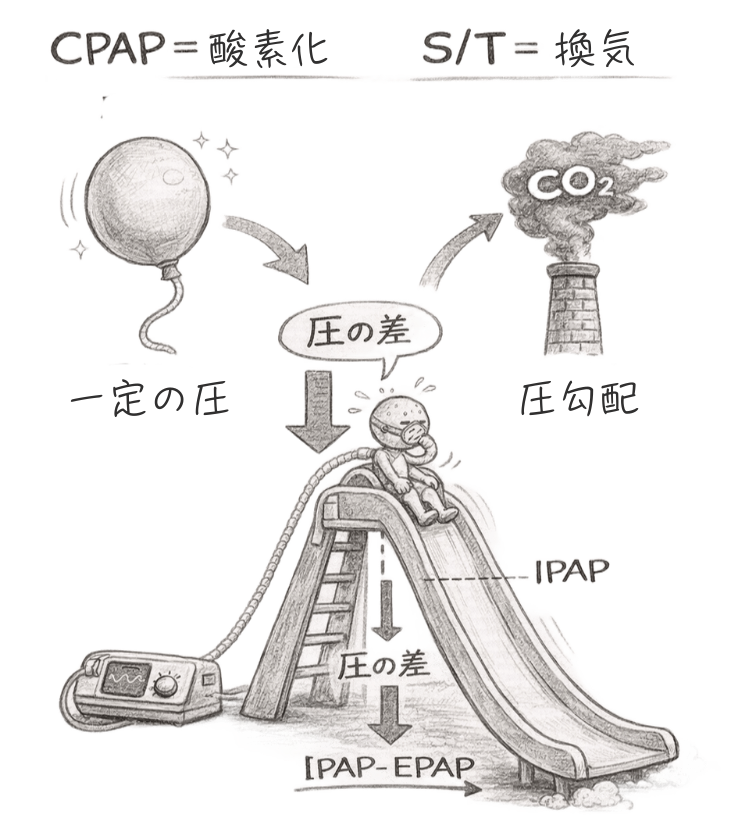
COPD増悪の主問題は、酸素不足よりも**「高CO₂血症(換気不全)」**です。 ここで「差圧(IPAP − EPAP = ΔP)」が主役になります。
- 役割:1回換気量をガツンと増やし、溜まった二酸化炭素を効率よく洗い流す。
- メリット:pHを改善させ、呼吸筋の負担を軽減し、呼吸数を落ち着かせる。
「EPAPで吸いやすくし、IPAPの差圧でしっかり吐かせる。」 この2段階構えができるからこそ、COPDにはSTモードなのです。
④ STモードの「T」は、力尽きそうな時の「命綱」
モード名にある「S/T」。S(Spontaneous:自発)だけでなく、**T(Timed:強制)**がついているのには、COPD管理において非常に重要な意味があります。
- S(自発):患者さんの「吸いたい」に100%応えて、設定したIPAPで背中を押す。
- T(強制):もし呼吸筋が疲れ果てて、呼吸が止まったり回数が減ったりしても、設定した回数で強制的にIPAPを送り込む。
なぜCOPDには「T」が必要なのか?
COPD増悪では、高CO₂血症が進むと「CO₂ナルコーシス」による意識レベルの低下が起こるリスクがあります。 意識が遠のけば、当然「自分で吸う力」も弱くなります。
みなみの視点: 「『S』だけだと、患者さんが吸わなくなったら機械も止まってしまう。でも『T』があれば、意識が朦朧としても、呼吸筋が悲鳴を上げても、最低限の換気は絶対に保証される。 この『絶対にCO₂を吐き出させるぞ』という執念こそが、STモードの強みなんだ!」
⑤ なぜCPAPでは不十分なのか
CPAPは持続的陽圧。肺胞や気道狭窄を開かせるEPAPの役割は果たせます。しかしCOPDでは酸素化よりも高CO₂血症が主な問題になってきます。
- 「差圧」がない(換気を強く助けられない)
- 「T」がない(自発が止まったら終わり)
だから、換気不全がメインのCOPD増悪では、CPAPではなく、**「差圧でCO₂を追い出し、回数で命を守るSTモード」**が選ばれるのです。
⑥ 症例で見る「差圧」のパワー
例えば、こんな患者さんがいたとします。
- 70代男性(COPD増悪):pH 7.28 / PaCO₂ 68mmHg。肩で息をしている状態。
もしここでCPAP 5を使ったら? 酸素化は良くなりますが、換気を助ける「差圧」がないため、CO₂はなかなか下がりません。患者さんは必死に自力で換気を続け、やがて力尽きてしまいます。
そこで**STモード(IPAP 12 / EPAP 5)**へ。 「ΔP 7」という助っ人が登場したことで、1回換気量がアップ! 数時間後には、pHも呼吸数も劇的に落ち着いてくるはずです。
🧭 エビデンスの裏付け
名だたる文献(Brochardら, 1995年など)が、COPD増悪に対するNPPVの効果を証明しています。
- 挿管率の低下
- 死亡率の低下
- 入院期間の短縮
特に「高CO₂血症」を伴う場合は、**「迷わず、早めに」**STモードで介入することが、患者さんの予後を大きく左右します。
🧠 まとめ:病態に合わせて「ノブ」を選ぼう
- 心不全(酸素化の問題) → 持続的な陽圧で心臓を助ける 「CPAP」
- COPD(換気の問題) → 差圧でCO₂を追い出す 「ST」
 みなみ
みなみNPPVは『挿管を避けるための道具』ではなく、『挿管しなくていい状態を、生理学的に作る道具』。 この違いを理解して設定を見守れるようになると、ベッドサイドでの観察がもっと楽しくなるよ!
参考文献・エビデンスのデザート
今回の「COPD×STモード」の解説を支える、強力なエビデンスたちです。
🌍 海外文献
- Brochard L, et al. (1995): Noninvasive ventilation for acute exacerbations of COPD. (N Engl J Med)NPPVがCOPD増悪期の挿管率と死亡率を劇的に下げると証明した、歴史的な論文です。
- Lightowler JV, et al. (2003) / Osadnik CR, et al. (2017): Cochrane Database Syst Rev.世界中のデータを集めた「コクラン・レビュー」。高CO2血症を伴うCOPDへのNPPVは、今や「標準治療」であることが示されています。
📖 国内の文献
- NPPV(非侵襲的陽圧換気)ガイドライン(改訂第2版) [日本呼吸器学会]日本の医療現場での「正解」がここに詰まっています。
- 慢性閉塞性肺疾患(COPD)診断と治療のためのガイドライン 2022 [日本呼吸器学会]COPD全体の管理の中で、NPPVがどの位置にいるのかを確認できます。
🔍 臨床の深掘り
- Windisch W, et al. (2020): Clinical use of non-invasive ventilation in COPD. (Eur Respir J)最新の臨床的な使い分けや、長期使用についての知見が網羅されています。
- ResMed Clinical Papers: Comparison of S/T mode for a COPD patient.機種メーカーならではの、実用的な波形解析やモード比較が非常に参考になります。





